Psoriasis: Ursachen, Symptome, Diagnose und Behandlung.
Psoriasis ist eine chronische, nicht übertragbare Krankheit, die verschiedene Organe befallen kann: Haut, Gelenke, Herz, Nieren.
Meistens erscheint eine leichte Psoriasis auf der Haut als gut definierte rosa-rote Papeln (Knötchen, die sich über die Hautoberfläche erheben), die in Plaques mit silbrig-weißen Schuppen übergehen.
Bei mittelschweren und schweren Formen der Erkrankung führt der Entzündungsprozess zu Schäden am Bewegungsapparat und am Herz-Kreislauf-System. Psoriasis hat einen rezidivierenden Verlauf (Rückfall der Symptome nach vollständiger oder teilweiser Genesung) und neigt dazu, Begleiterkrankungen zu verursachen, die die Lebensqualität der Patienten beeinträchtigen.
Ursachen der Psoriasis
Die Erkrankung kann auf mehreren Auslösern beruhen. Es ist jedoch noch nicht genau bekannt, welche davon primär und welche sekundär sind. Als Hauptursache für die Entstehung der Psoriasis gilt eine Fehlfunktion des Immunsystems. Zellen, die darauf abzielen, Krankheitserreger zu zerstören, beginnen, ihre eigenen Zellen (hauptsächlich die Haut) anzugreifen. Als Folge entwickelt sich ein entzündlicher Prozess, der eine beschleunigte Zellteilung der Epidermis (epidermale Hyperplasie) und die Bildung von Psoriasis-Papeln und -Plaques verursacht.
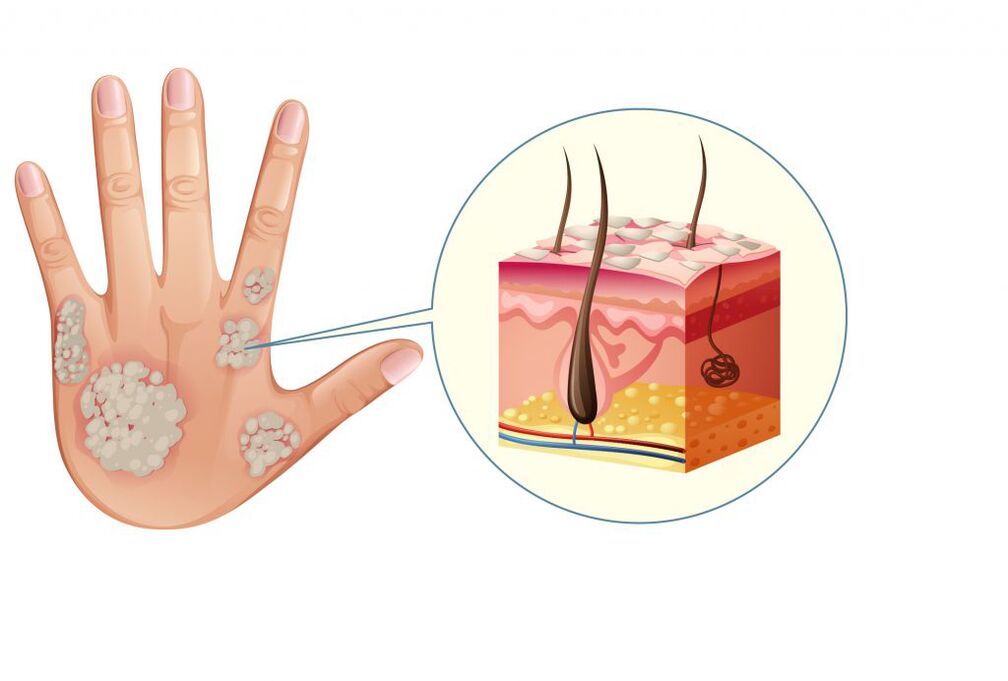
Eine unzureichende Immunantwort ist häufig genetisch bedingt.
Psoriasis ist sehr oft erblich.
Inzwischen wurden mehr als 40 chromosomale Regionen identifiziert, die mit dem Risiko für die Entwicklung von Psoriasis assoziiert sind. Der Ausbruch der Krankheit kann durch eine Schwächung des Immunsystems vor dem Hintergrund von Stress, Infektions- und endokrinen Erkrankungen verursacht werden. Psoriasis geht oft mit allergischen und Immunschwächezuständen einher, die auf einer Verletzung der Immunantwort beruhen. Zusätzlich kann Psoriasis durch bestimmte Medikamente (Antidepressiva, Betablocker, nichtsteroidale Antirheumatika) ausgelöst werden.
Psoriasis-Klassifizierung
Je nach Lokalisation des pathologischen Prozesses werden verschiedene Arten von Psoriasis unterschieden. Die häufigste ist vulgär, oderhäufig, Psoriasiswenn gut definierte rosa Papeln auf der Haut erscheinen, die in mit weiß-silbernen Schuppen bedeckte Plaques übergehen. Bei Schäden an der Kopfhaut (seborrhoische Psoriasis) Hautausschläge in Form von gelblichen Schuppen können auf der Stirn absteigen und eine seborrhoische "Krone" bilden. Bei Patienten mit Stoffwechselstörungen können die Plaques Exsudat aufweisen, eine Flüssigkeit, die bei entzündlichen Prozessen abgesondert wird (exsudative Psoriasis). Im Kindes- und Jugendalter, insbesondere nach Streptokokkeninfektionen, kann die Krankheit akut werden, wobei viele hellrote, tropfenförmige Papeln auf der Haut mit leichter Ablösung und Infiltration erscheinen (Psoriasis guttata). Manchmal gibt es pustulöse Psoriasis, die durch das Auftreten von Pusteln auf dem Hintergrund geröteter Haut gekennzeichnet ist, meistens im Fußgewölbe oder in den Handflächen.Psoriatische Erythrodermiekann vor dem Hintergrund einer Verschlimmerung der gewöhnlichen Psoriasis unter dem Einfluss provozierender Faktoren auftreten. Trockene weiße Schuppen bedecken die Haut, sie wird hellrot, geschwollen und fühlt sich heiß an. Er läuft sehr schnellgeneralisierte Zumbusch-Psoriasis. Es zeichnet sich dadurch aus, dass auf der geröteten Haut kleine eitrige Bläschen erscheinen, die beim Verschmelzen "eitrige Seen" bilden.Psoriasis-Arthritisbegleitet von Schäden an den Gelenken und entwickelt sich gleichzeitig mit den Hautausschlägen oder geht ihnen voraus.
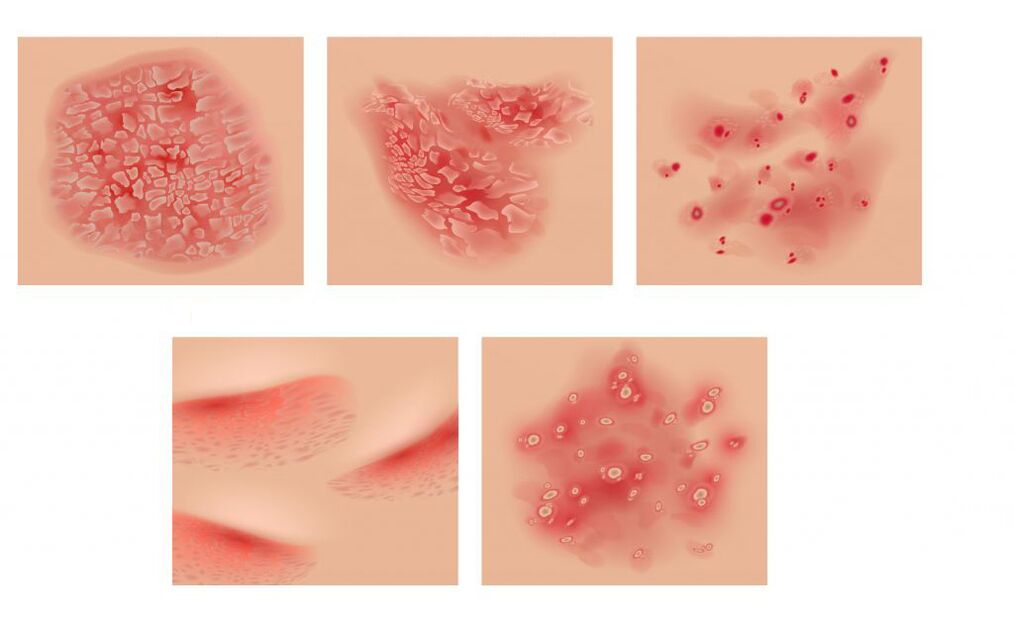
Symptome der Psoriasis
Die Hautform der Psoriasis wird von dem Auftreten von hellrosa gesprenkelten Papeln begleitet, manchmal in Form von Tröpfchen. Zusammengefügt bilden sie Platten, die mit silbrig-weißen Schuppen bedeckt sind.
Hautausschläge finden sich an den Streckseiten der Arme und Kniegelenke, auf der Kopfhaut, am unteren Rücken und am Kreuzbein.
Die obere Schicht der Platten wird durch leicht entfernbare Schuppen abgestorbener Epidermis gebildet. Anfangs nehmen sie die Mitte der Platte ein und füllen dann die gesamte Fläche aus. Wenn die Schuppen entfernt werden, zeigt sich eine leuchtend leuchtend rote Oberfläche. Manchmal ist die Plaque von einem rosa Rand umgeben, einer Zone für weiteres Wachstum, während sich die umgebende Haut nicht verändert. Der Ausschlag wird von starkem Juckreiz begleitet. Bei Psoriasis-Erythrodermie entwickeln Patienten Fieber (Fieber mit Schüttelfrost) und starken Juckreiz vor dem Hintergrund von Hautausschlägen auf der ganzen Haut und erhöhten Lymphknoten.
Bei längerem Krankheitsverlauf können Haare und Nägel ausfallen.
Generalisierte Zumbusch-Psoriasis ist sehr schwierig. Eitrige Hautausschläge bedecken die gesamte Haut und werden von starkem Fieber und Rausch begleitet. Psoriasis-Gelenkschäden sind durch Schmerzen und Rötungen der Haut an den Gelenkoberflächen gekennzeichnet. Jede Bewegung ist schwierig, es entwickelt sich eine Entzündung der Bänder und Sehnen. Bei Psoriasis sind am häufigsten die Nagelplatten betroffen, während auf der Nageloberfläche punktuelle Vertiefungen auftreten (ein „Fingerhut"-Symptom).
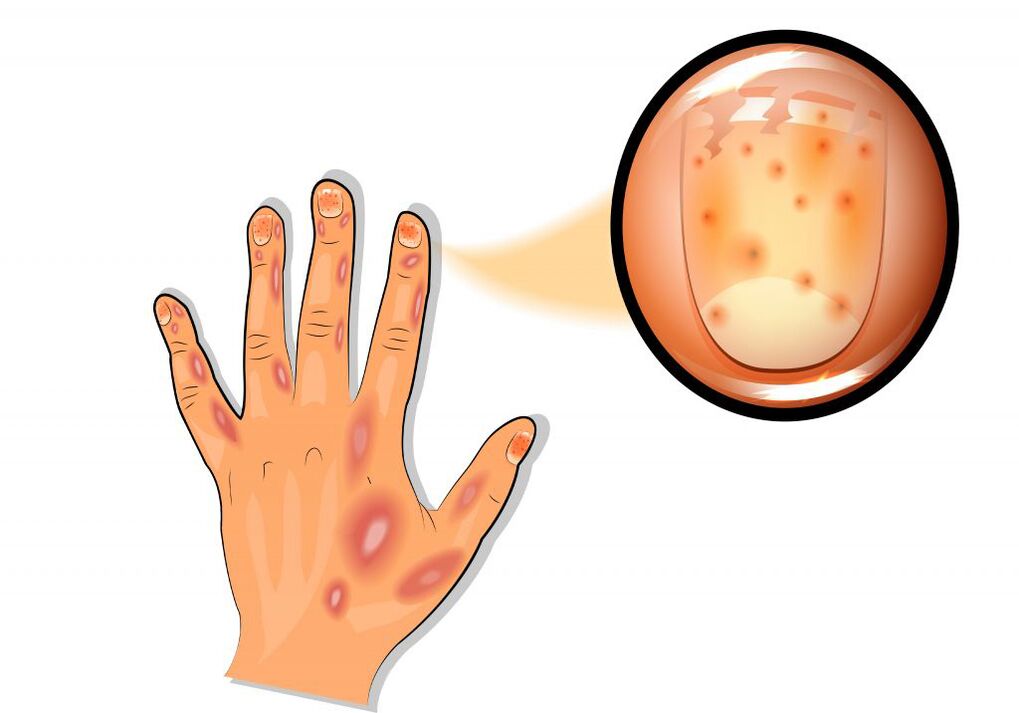
Unter der Nagelplatte an der Basis erscheinen kleine rötliche und gelblich-braune Flecken (Symptom „Ölfleck"). Dystrophische Veränderungen entwickeln sich oft in den Nägeln und Haaren.
Bei Kindern, insbesondere Säuglingen, haben die Symptome der Psoriasis ihre eigenen Besonderheiten.
Im Bereich der Rötung, die in den Hautfalten auftritt, können Ergüsse und leichte Ablösungen der oberen Epidermisschicht auftreten. Dieses Bild ähnelt Windelausschlag oder Candidiasis. Manchmal treten Hautausschläge auf der Gesichtshaut oder im Genitalbereich auf.
Psoriasis-Diagnose
Anhand der Symptome der Psoriasis-Trias (Stearinweiße Oberfläche der Papel; glänzender rötlicher Film nach Abschälen der Schuppen und präziser Blutvorsprung nach deren Entfernung) kann die Krankheit identifiziert werden.
Ein weiteres Merkmal ist das Koebner-Phänomen. Es liegt in der Tatsache, dass im Bereich der Hautreizung nach 7-12 Tagen erythematöse Hautausschläge auftreten (Rötungen und Peelings im Bereich von Kratzern, Kratzern). Manchmal wird zur Bestätigung der Diagnose eine histologische Untersuchung einer Biopsie des betroffenen Hautareals durchgeführt. Zusätzlich ist eine klinische und Laboruntersuchung notwendig: ein klinischer Bluttest, ein biochemischer Bluttest (Gesamtprotein, Proteinfraktionen, C-reaktives Protein, ALT, AST, LDH, Kreatinin, Elektrolyte: Kalium, Natrium, Chlor, Kalzium).
Welche Ärzte zu kontaktieren sind
Wenn Hautausschläge auftreten, die häufig vor dem Hintergrund von Infektionskrankheiten, Hautläsionen und Stress auftreten, muss ein Therapeut oder Dermatologe konsultiert werden. Im Falle einer systemischen Schädigung des Körpers des Patienten kann er an einen Augenarzt, Endokrinologen, Gynäkologen oder andere Spezialisten überwiesen werden.
Behandlung
Psoriasis betrifft sowohl die Haut und den Bewegungsapparat als auch innere Organe. Wenn Hautausschläge nur auf der Haut auftreten, werden lokale Präparate von Glukokortikosteroiden, Salben mit synthetischen Analoga von Vitamin D3, aktiviertem Zink, Salicylsäure und anderen Bestandteilen empfohlen. Hormonelle Cremes sollten bei zu Atrophie neigender Haut mit Vorsicht angewendet werden.
Bei längerer Anwendung von Steroidcremes ist die Möglichkeit hormoneller Störungen zu berücksichtigen.
Die Wirksamkeit von Hormoncremes wird in Kombination mit Salicylsäure, Analoga von Vitamin D, erhöht. Zur Behandlung schwerer Formen der Psoriasis werden aromatische Retinoide der zweiten Generation auf der Basis von Acitretin verwendet. Das Medikament verlangsamt die Proliferation von Epidermiszellen, normalisiert den Keratinisierungsprozess und hat eine immunmodulatorische Wirkung. Auch eine Phototherapie (mittelwellige UV- und PUVA-Therapie) in Kombination mit Retinoiden wird empfohlen. Als systemische Therapie kann der Arzt Immunsuppressiva verschreiben. Falls erforderlich, verschreiben Sie eine Entgiftungs- und Desensibilisierungstherapie, Plasmapherese.
Komplikationen der Psoriasis
Psoriasis-Arthritis entwickelt sich bei 10 % der Patienten und betrifft die Wirbelsäule, Gelenke der Arme und Beine. Die Patienten leiden unter Gelenkschmerzen und Morgensteifigkeit. Zu den Merkmalen der Psoriasis-Arthritis gehört die Asymmetrie der Orte ihrer Manifestation, die mit einer Beschädigung der Nägel kombiniert werden kann. Psoriasis wird oft von Begleit- oder Begleiterkrankungen begleitet.
Durch entzündliche Gefäßläsionen steigt das Risiko für koronare Herzkrankheiten und Schlaganfälle.
Es ist auch möglich, Diabetes und Morbus Crohn zu entwickeln. In einigen Fällen können die Komplikationen der Psoriasis zu einer Behinderung führen.
Psoriasis-Prävention
Maßnahmen zur Vorbeugung der Psoriasis zielen vor allem auf die Stärkung des Immunsystems ab. Hautpflege sollte Feuchtigkeit und Ernährung umfassen. Bei einer Veranlagung zu Allergien ist es notwendig, die Ernährung zu kontrollieren, fetthaltige und scharfe Speisen zu vermeiden, übermäßigen Verzehr von Kohlenhydraten, Kartoffeln. Ein obligatorischer Bestandteil der Psoriasis-Prävention sollte eine Vitamintherapie sein.
Darüber hinaus hängt die Funktion des Immunsystems weitgehend vom Zustand des Nervensystems ab. Menschen, die überverantwortlich sind, einen vollen Arbeitsplan haben und ständig negative psycho-emotionale Auswirkungen erfahren, sind anfälliger für Autoimmunerkrankungen, einschließlich Psoriasis. Daher sollte die Prävention von Psoriasis zusammen mit körperlichen Heilungsmaßnahmen (Aufgeben von schlechten Gewohnheiten, körperliche Aktivität) auch das Erreichen von psycho-emotionalem Wohlbefinden beinhalten.
WICHTIG!
Die Informationen in diesem Abschnitt dürfen nicht zur Selbstdiagnose oder Selbstbehandlung verwendet werden. Bei Schmerzen oder einer anderen Verschlimmerung der Erkrankung sollte nur der behandelnde Arzt diagnostische Tests verschreiben. Für die richtige Diagnose und Behandlung müssen Sie sich an Ihren Arzt wenden.

























